2026年2月17日
概要
京都大学を中心とする全国20施設(巻末リスト)の研究グループは、早期食道がんに対して内視鏡的切除
1を受けた患者さんを10年以上追跡し、飲酒と喫煙の両方をやめることが、新たな食道がんの発生を大幅に減らすことを明らかにしました。
食道がんは難治性のがんのひとつですが、最近は早期発見によって内視鏡的切除で食道を温存して治るようになってきました。しかし、温存した食道には、治療後も2個目、3個目のがんが発生すること(異時性発がん
2)が課題でした。本研究において、治療後に禁酒・禁煙の指導をした上で飲酒と喫煙の両方を完全にやめた患者さんでは、新しい食道がんが発生するリスクが約5分の1に低下しました。一方で、量を減らすだけでは抑制効果は得られませんでした。また、禁煙に比べて禁酒を続ける患者さんが少ないことも明らかになり、治療後の禁酒指導の重要性が示唆されました。本研究は、10年以上にわたる前向きコホート研究
3により、飲酒・喫煙といった生活習慣の改善が、異時性発がんの抑制を可能にすることを明らかにしました。
本研究成果は、2026年1月20日に国際学術雑誌The Lancet Regional Health – Western Pacificにオンライン掲載されました。
研究の背景
食道がんは難治性のがんのひとつで、日本人男性に多いがんです。近年、内視鏡診断と治療の進歩により、早期がんで発見され内視鏡的切除により食道を外科的に切除せずに温存できる患者さんが増えてきました。しかし、治療後も、温存された食道粘膜から新たながんが発生する異時性発がんが高頻度に認められ、これが予後を悪くしたり、生活の質(QOL)を悪くしたりするため大きな問題となっています。世界保健機関(WHO)は、飲酒や喫煙を食道がんの明らかな発がん物質と認定しています。また、WHOは、アルコールによる健康被害を世界共通の課題としており、わが国でも2023年に「健康に配慮した飲酒量」が示されました。その中で、食道がんを予防するには飲酒量はゼロとされています。
本研究グループでは、これまで食道がん患者さんが内視鏡的切除後に禁酒・禁煙を継続した場合、異時性発がんを抑制することを報告してきましたが、完全な禁酒・禁煙と減酒・減煙の長期的な効果に関するデータは不明でした。
研究の手法
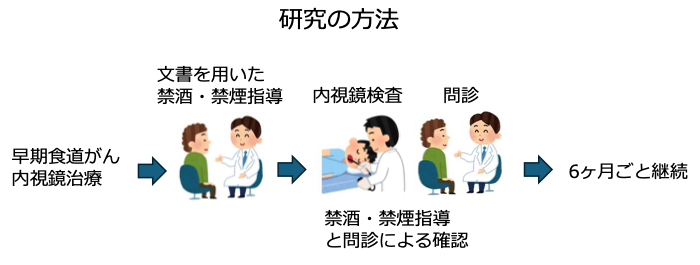
本研究は全国16施設で実施された前向きコホート研究です。
対象:内視鏡的切除により治療された早期食道扁平上皮がん
4患者さん330人
観察期間:中央値10年(最短1.3ヶ月〜最長14年9ヶ月)
研究の方法は以下のとおりです。
- 1. 研究開始時に、すべての患者さんに対して、禁酒・禁煙の重要性について文書を用いて説明し、継続的に禁酒・禁煙を指導しました。
- 2. 定期的に内視鏡検査を行い、新たに発生する食道がんの有無を評価しました。
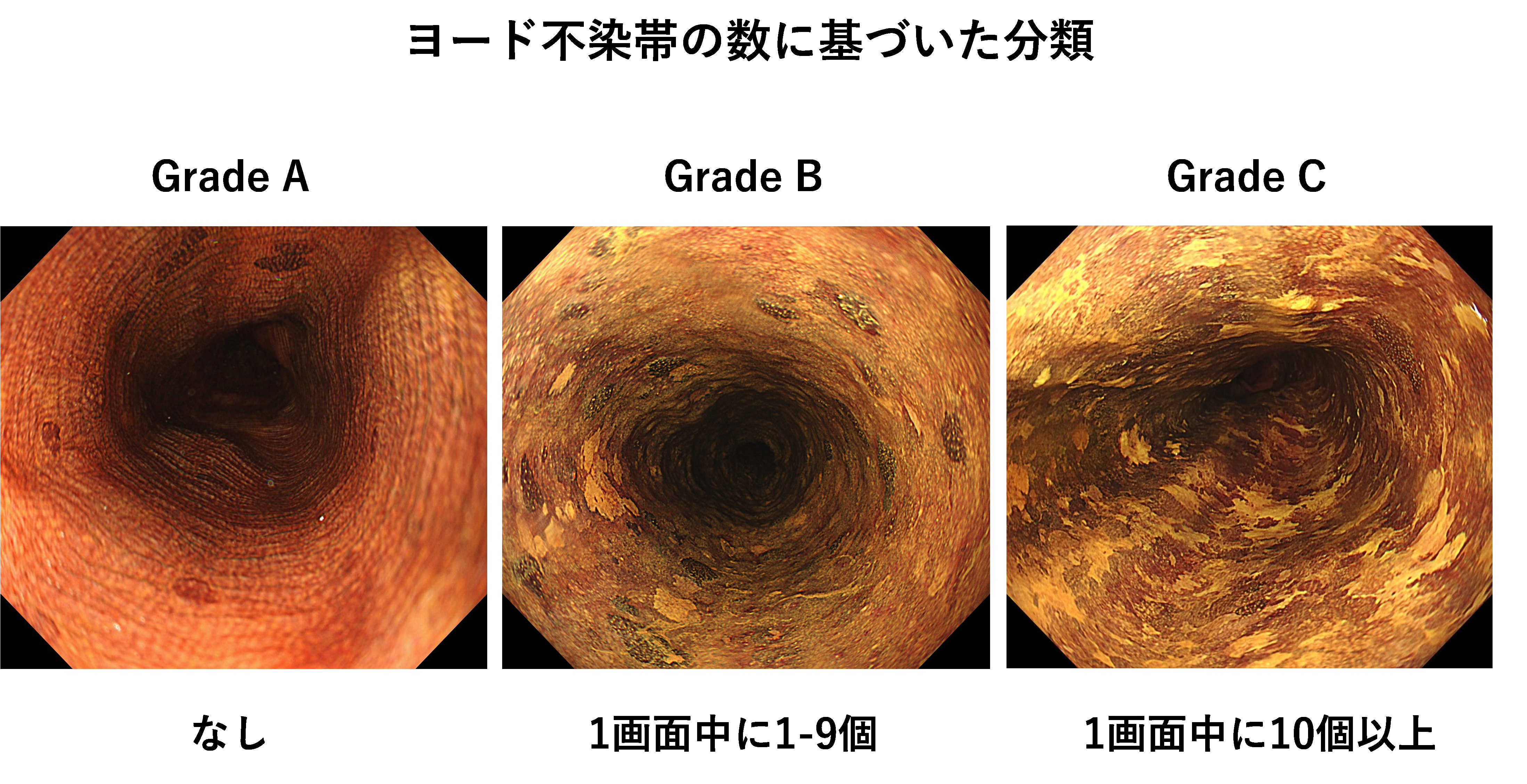
- 3. 食道粘膜の状態については、内視鏡写真1画面中に認められるヨード不染帯5の数に基づいて分類しました。
研究の成果
- 1. 禁酒・禁煙の継続割合
禁煙の達成割合は時間とともに増えていきましたが、禁酒の達成割合は伸び悩み、やや減少しました。
- 2. 食道粘膜の状態とがんの発生リスク
観察期間中に新たな食道がんが発生した割合は、ヨード不染帯の程度によって大きく異なりました。
- ・ほとんどヨード不染帯がない人(Grade A):約10%
- ・中等度のヨード不染帯がある人(Grade B):約27%
- ・高度のヨード不染帯がある人(Grade C):約62%
この結果から、食道粘膜の状態は将来の発がんリスクを予測する重要な指標であることがわかりました。
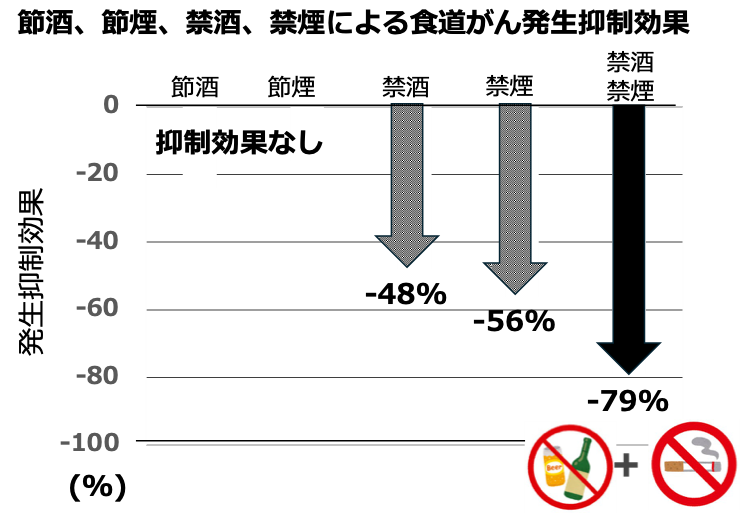
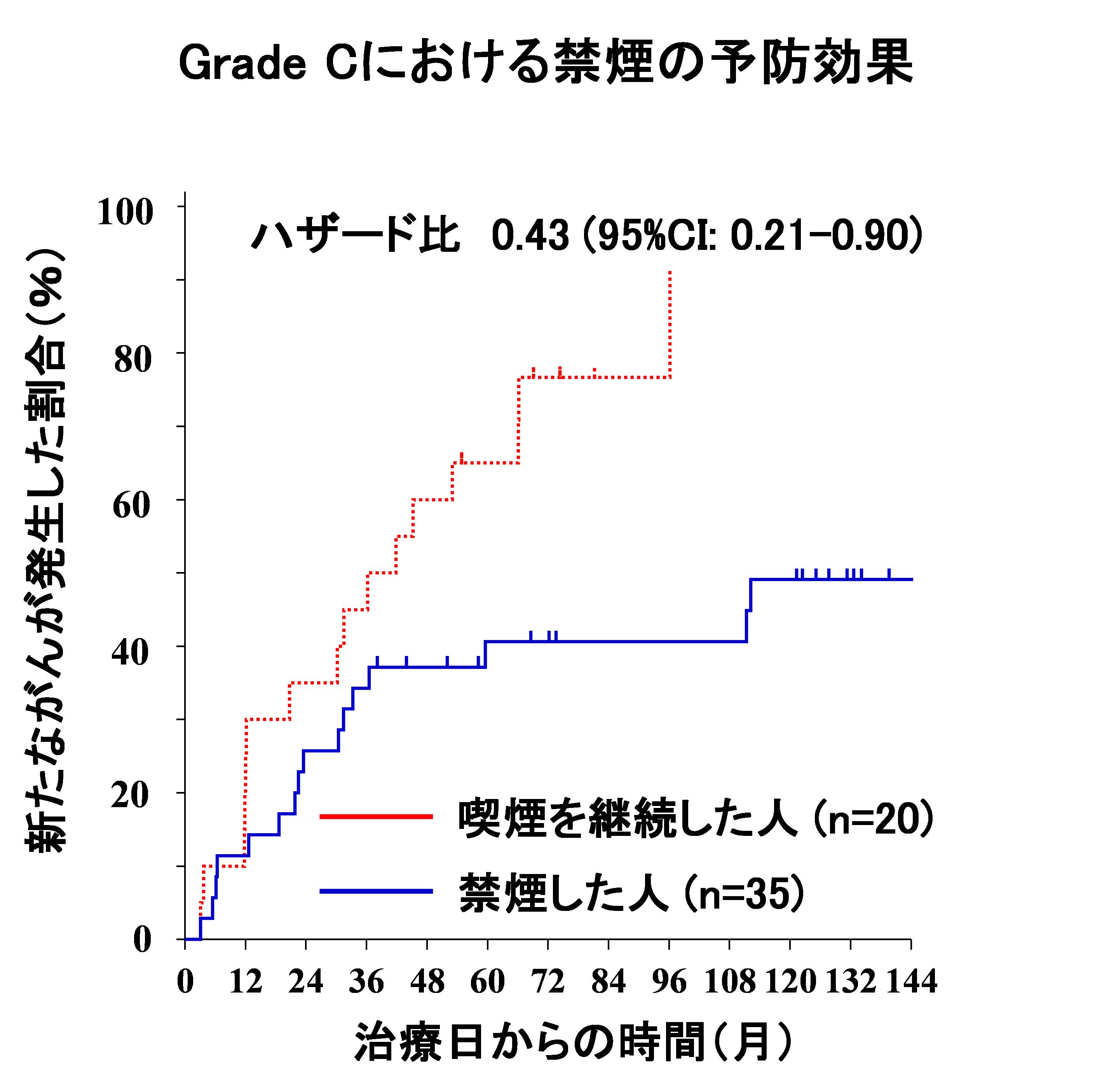
- 3. 飲酒・喫煙をやめた場合の異時性食道がんの発生抑制効果
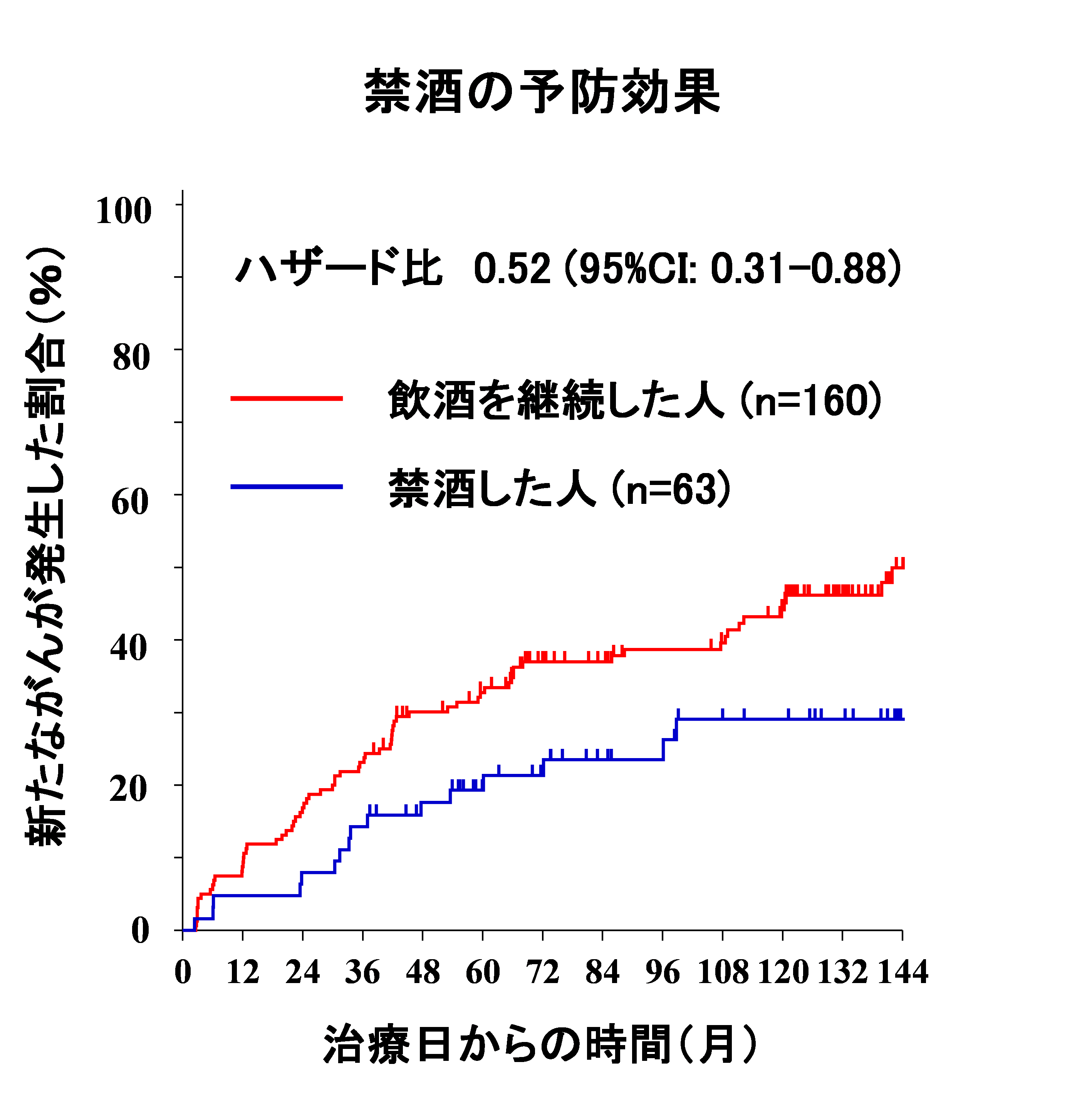
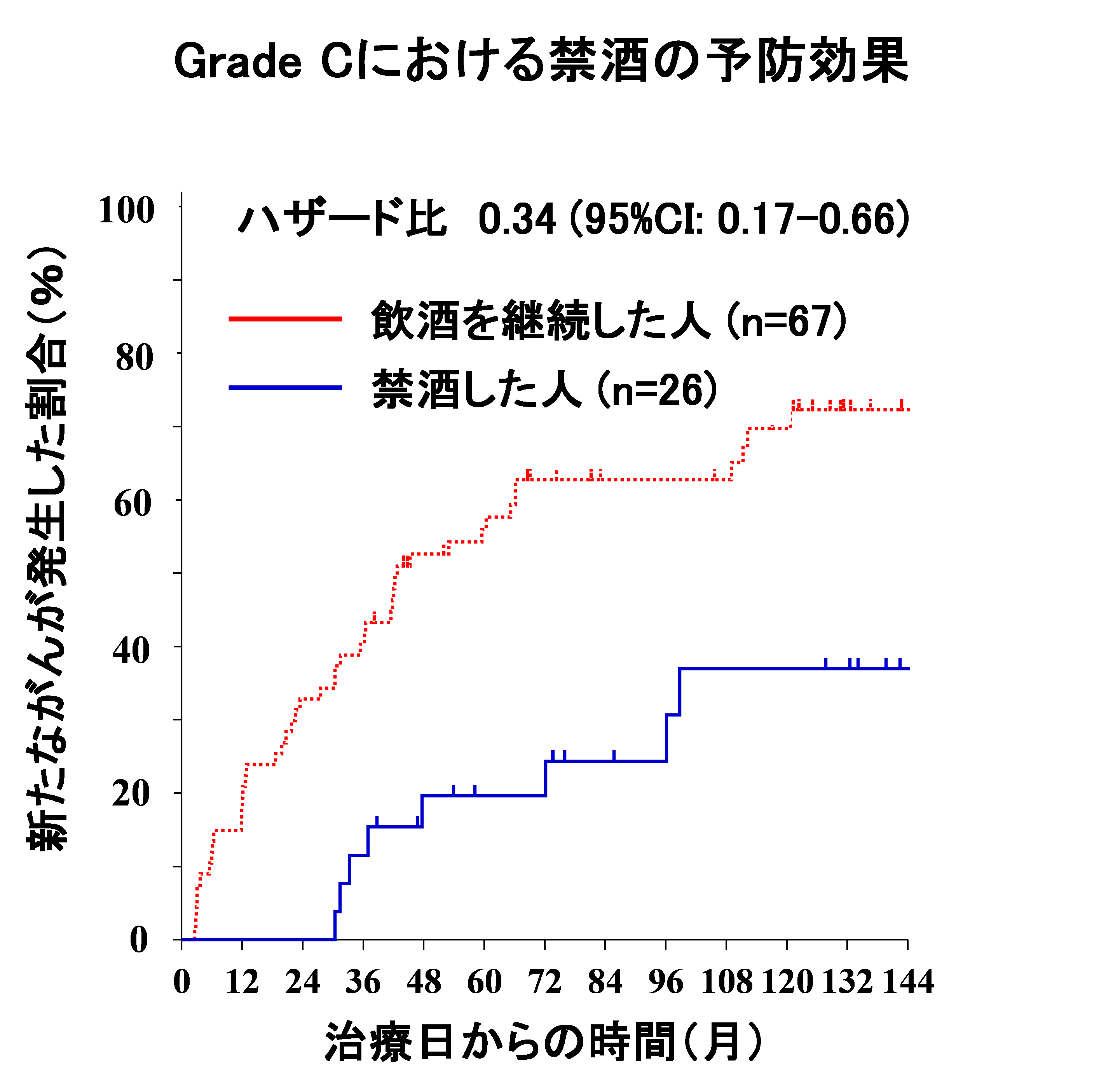
- ・飲酒をやめた人:新しい食道がんが発生するリスクが約半分に低下しました(ハザード比6:0.52)
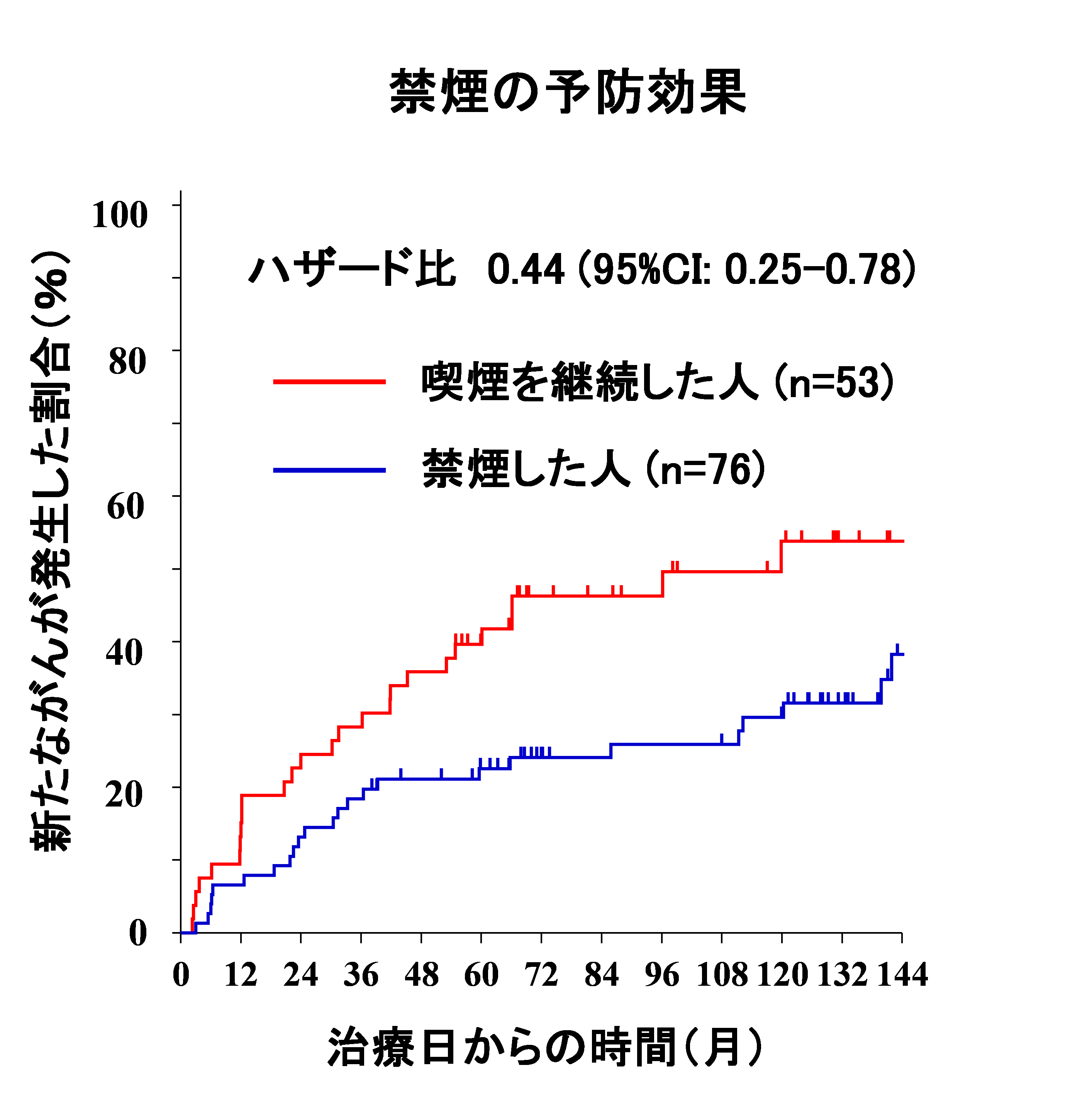
- ・喫煙をやめた人:リスクが約6割低下しました(ハザード比:0.44)
- ・飲酒・喫煙の両方を完全にやめた人:リスクが約5分の1に低下しました(ハザード比:0.21)
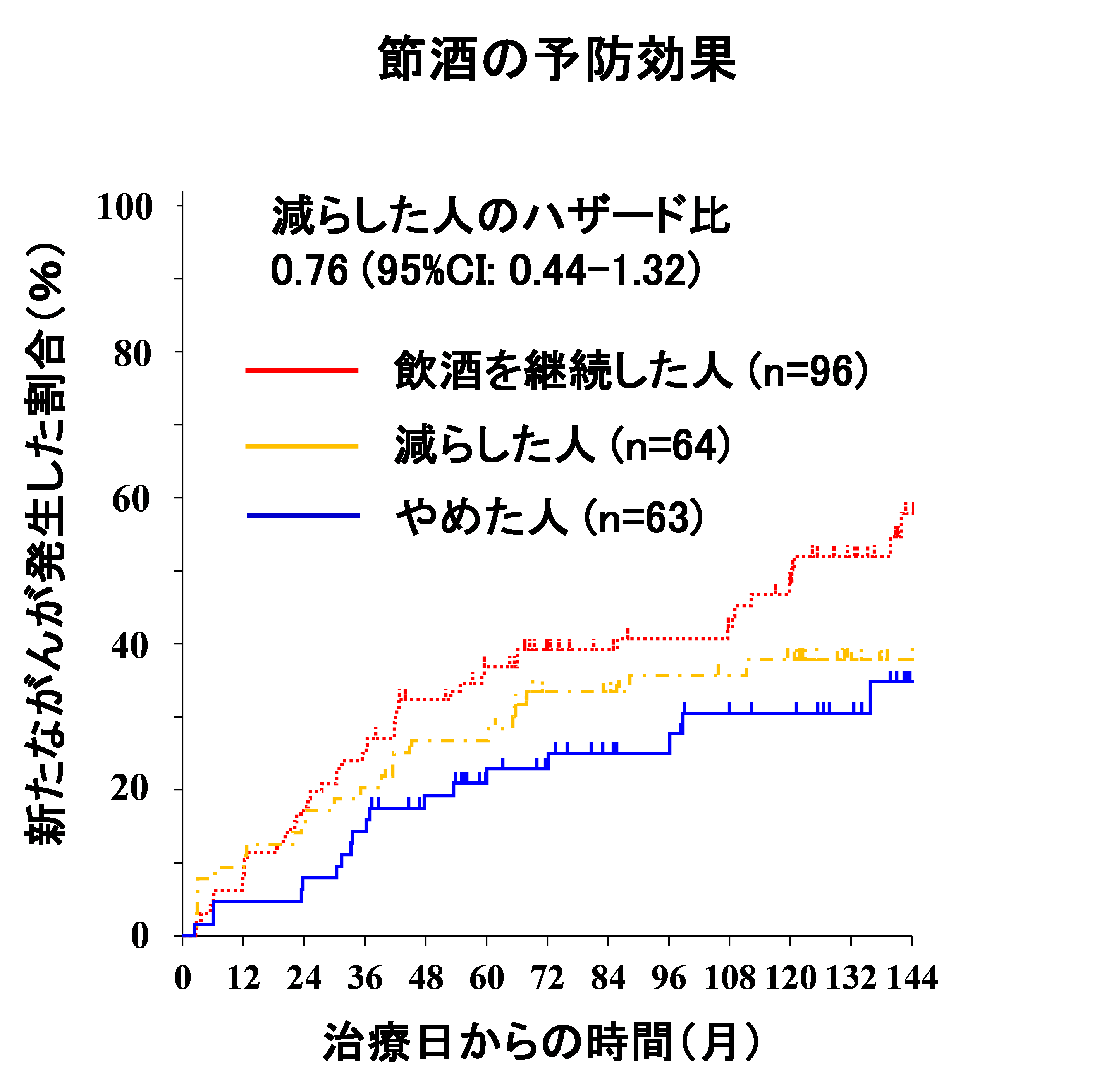
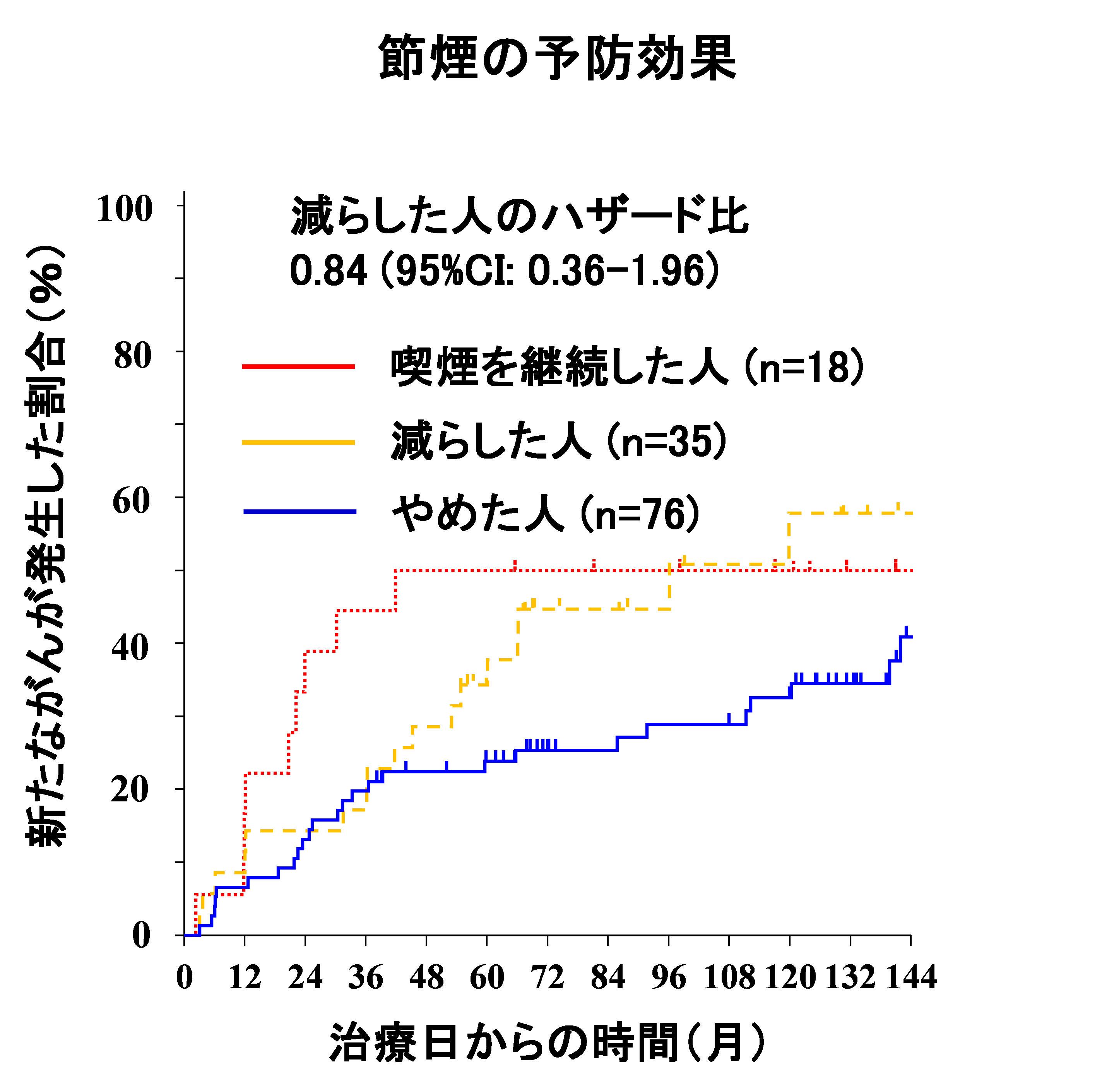
- ・飲酒・喫煙の量を減らすだけでは統計学的有意差はなく、リスクを低減する効果は認められませんでした。
食道がんの患者さんでは異時性食道がんを抑制するのは、禁酒・禁煙が重要であることがわかりました。また、節酒、節煙では抑制効果がないことがわかりました。
食道粘膜に高度の異常がある人(Grade C)においては、特に禁酒の効果が大きいことがわかりました。
波及効果・今後の予定
本研究で明らかになったこと
臓器温存で治った食道がんの患者さんにおいて、その後の異時性発がんを抑えるためには、禁酒と禁煙の指導によって両方を実践することが大切であることが明らかになりました。減酒、減煙では異時性発がんの抑制効果がないことも示されました。
今後の展望
食道がん内視鏡治療後の禁酒・禁煙指導プログラムを構築するとともに、それらを支援する医療体制の整備によって食道がんの予後と生活の質(QOL)の改善が期待できます。
社会的意義
本研究の成果は、食道がん患者さんを対象としていますが、飲酒、喫煙は食道がんの明らかな危険因子です。したがって、食道がんになっていない一般の方にとっても、飲酒や喫煙を見直すことの重要性を示す科学的根拠となると考えます。飲酒、喫煙は食道がん以外の発がんにも関係しており、これらの知見は、飲酒、喫煙に関連するがんの予防対策と啓発に貢献すると期待されます。
用語説明
1. 内視鏡的切除
内視鏡を使って体を切らずにがんを取り除き、食道を温存する治療法です。
2. 異時性発がん
最初のがんとは別に、時間をおいて新たに発生するがんのことです。
3. 前向きコホート研究
あらかじめ決めた集団を、長い期間にわたって追跡し、病気の発生や経過を調べる研究方法です。
4. 扁平上皮がん
日本人の食道がんの約9割を占めるタイプのがんです。
5. ヨード不染帯
内視鏡検査で、食道の粘膜にヨウ素溶液をかけたときに染まらない部分です。正常な食道粘膜はヨウ素と反応して褐色に染まりますが、ヨード不染帯では、粘膜の細胞に変化が生じているため、ヨウ素と反応しにくくなっています。この変化は、異形成と呼ばれる前がん病変や、慢性的な炎症を反映していることが多く、がんが発生しやすい粘膜の目安になります。
6. ハザード比
ある要因がある人とない人とで、病気の起こりやすさ(リスク)を比べた指標です。ハザード比が1の場合はリスクに差がないことを意味し、1より小さい場合はリスクが低い、1より大きい場合はリスクが高いことを示します。例えば、ハザード比が0.5の場合は、病気が起こるリスクが約半分 であることを意味します。
共同研究機関
京都大学、国立保健医療科学院、国立がん研究センター東病院、国立がん研究センター中病院、北里大学、埼玉がんセンター、北海道大学、石川県立中央病院、東北大学、静岡がんセンター、大阪医療センター、岡山大学、神奈川がんセンター、昭和医科大学、熊本地域医療センター、聖マリアンナ医科大学、川崎市立川崎病院、栃木がんセンター、京都府立医科大学、久里浜医療センター
本件問合せ先
氏名:堅田 親利
所属・職位:腫瘍内科・特定准教授
TEL:075-751-3518